Vydání 3-4/ 2019
PRO PRAXI I
-
Zobrazení: 0
KULTANOVÁ KRYSTYNA: ŽIVOT ZACHRAŇUJÍCÍ VZTAH LÉKAŘ-PACIENT
PSYCHOSOM 2019; 17 (3-4) S. 206-2018. Terapeutický vztah lékař – pacient patří vedle komunikačních dovedností k základům psychoterapeutického přístupu v medicíně. V kazuistice jsem sepsala příběh pacienta s primární somatickou problematikou, u kterého došlo k výrazné psychosociální dekompenzaci, kterou se nakonec podařilo úspěšně zvládnout či stabilizovat právě díky nosnému vztahu lékař – pacient, založenému na vzájemné důvěře. Dále jsem chtěla kazuistikou poukázat na to, jak se dá s bio-psycho-sociálním přístupem pracovat v běžné neurologické praxi, v akutní péči i na lůžkovém oddělení.
SUMMARY: KULTANOVA K.: LIFE-SAVING PHYSICIAN-PATIENT RELATIONSHIP, PSYCHOSOM 2019; 17 (3-4) PP. 206-218 Therapeutic relation between the physician and the patient is crucial for the psychotherapeutic approach in medicine, along with communicative skills. In this case report I described a story of a patient suffering from somatic disorder primarily, who developed severe psychosocial decompensation, which was succesfully stabilised and treated thanks to solid physician – patient relation based on bilateral confidence. Furthermore, I wanted to emphasize biopsychosocial approach in acute neurological out and inpatient care.
Tomáš je 52letý pacient, který přichází koncem října 2016 akutně do neurologické ambulance. K neurologickému vyšetření je odeslán z chirurgické ambulance, aby bylo možno vyloučit poškození nervových struktur v rámci úrazu.
ANAMNÉZA A PRVNÍ SETKÁNÍ: Pacient Tomáš se hodnotí jako dosud zdráv, před rokem měl vředy na žaludku, nyní je již bez potíží. Před několika lety podstoupil operaci perforovaného apendixu s následnou peritonitidou, je ale bez následků. Užívá příležitostně léky na žaludek a nyní nimesulid pomáhající od bolesti, který je však zcela bez efektu. Alergie nemá. Je ženatý, má dva dospělé syny, pracuje jako řidič z povolání a má čerstvě vystavenou DPN. Je kuřákem, alkohol pije příležitostně – málo, protože většinou řídí automobil. V rodinné anamnéze sděluje smrt matky na rakovinu prsu ve 48 letech věku.
Pacient Tomáš se hodnotí jako dosud zdráv, před rokem měl vředy na žaludku, nyní je již bez potíží. Před několika lety podstoupil operaci perforovaného apendixu s následnou peritonitidou, je ale bez následků. Užívá příležitostně léky na žaludek a nyní nimesulid pomáhající od bolesti, který je však zcela bez efektu. Alergie nemá. Je ženatý, má dva dospělé syny, pracuje jako řidič z povolání a má čerstvě vystavenou DPN. Je kuřákem, alkohol pije příležitostně – málo, protože většinou řídí automobil. V rodinné anamnéze sděluje smrt matky na rakovinu prsu ve 48 letech věku.
Popisuje, že během jedné ze směn cca před třemi týdny se snažil upevnit náklad, v tom se mu jeden z popruhů utrhl a on při prudkém škubnutí pravou horní končetinou upadl na zem na pravou stranu hrudníku a rameno, v tom ucítil silnou bolest v oblasti hrudní a ramenní krajiny vpravo. Směnu dokončil, myslel, že potíže postupně odeznějí, proto vyčkával tři týdny, než se odhodlal jít k lékaři, dodává, že nechtěl otravovat. Bolest se však stupňuje, je silná, svíravá a šíří se již do celé pravé horní končetiny, postupně ztrácí cit od prostředníku k malíku pravé ruky, léky od bolesti nezabírají.
Na první pohled na mě působí velmi příjemným a sympatickým dojmem, potíže nijak neagravuje, spíše potlačuje, hovoří málo, má tendenci se omlouvat, že obtěžuje. Je mnou opakovaně ujišťován, že jeho stav vyžaduje lékařské vyšetření a že je dobře, že se nakonec k vyšetření odhodlal přijít. Během vyšetření si všímám útrpného výrazu obličeje a algického držení těla. Vypadá, jak by se chtěl schoulit do klubíčka – levou horní končetinou si prakticky drží a objímá pravou horní končetinu. Klinicky neurologický nález při distribuci šíření bolesti, nevýbavnosti příslušných reflexů a hypotonií určitých svalových skupin svědčí pro možnou parciální lézi plexus brachialis vpravo (kořenů C7 a C8) následkem kontuze pravého ramene při pádu.
Pacienta urychleně objednávám k EMG vyšetření. Vzhledem k intenzitě bolesti a nemožnosti podat silnějších nesteroidní analgetika pro anamnézu žaludečních vředů volím jako analgetikum slabý opiát – tramadol s postupným navýšením, doporučuji vitaminy skupiny B jako podporu regenerace nervů. Ramenní ortéza byla naložena na chirurgické ambulanci, kde je i v plánu kontrola. RTG pravého hemithoraxu a ramenní krajiny provedené na chirurgické ambulanci jsou bez průkazu traumatických změn.
VÝSLEDKY VYŠETŘENÍ A KLINICKÉ KONTROLY:
EMG vyšetření po telefonickém urgování se daří realizovat až za měsíc s výsledkem obrazu recentní léze kořene C7 vpravo, s vedlejším nálezem lehké fokální neuropatie n. medianus vpravo v karpálním tunelu. Lékař provádějící EMG nález doplňuje o diferenciální diagnostiku ve smyslu – neúplná avulze kořene event. traumatem vyvolána distorze páteře s výhřezem disku? Již v mezidobí rezervuji termín k MR vyšetření, které je realizováno za dva týdny po EMG. Vzhledem k EMG nálezu je nakonec provedeno MR krční páteře místo MR brachiálního plexu, jak původně plánováno. V MR vyšetření jsou patrné běžné degenerativní změny, mezi nimi je popisována dorzoparamediální protruze disku C7/Th1 vpravo a foraminostenóza C6/7 bilaterálně více vpravo při dorzální osteoprodukci. Zde nacházím event. klinicky korelát iritačně-zánikové kořenové léze C7 vpravo, v MR však nejsou zřetelné známky poškození kořene nervu.
Při kontrole pacient sděluje, že bolesti trvají, bolest se šíří do pravé horní končetiny, popisuje již vyhraněnou distribuci bolesti v dermatomu kořene C7, charakter popisuje jako píchavý, brnící, „jak po kousnutí psem“, bolest je tak intenzivní, že se až bolestmi potí, trvá po celé dny již dva měsíce, v noci se však bolestmi nebudí, spí dobře. Z předepsaného tramadolu mu bylo špatně, proto se vrátil k nimesulidu 2× denně. Klinicky neurologický nález je typicky pro kořenovou lézi C7 vpravo. Vzhledem k charakteru bolesti nabízím terapii neuropatické bolesti, nasazuji pregabalin v postupné titraci. Indikaci k neurochirurgické konzultaci neshledávám. Vystavuji žádanku k rehabilitaci.
Intenzita bolesti a nelepšící se stav mě znepokojuje, již dříve stav konzultuji s kolegy, snímky MR prohlížíme na radiodiagnostické schůzce. Vzhledem k chudému nálezu na MR krční páteře se přeci jenom rozhoduji o doplnění MR brachiálního plexu vpravo.
Pacient je následně vyšetřen rehabilitačním lékařem a fyzioterapeutem, je popisována porucha statiky páteře, předsun hlavy a ramen, zvýšený tonus a palpační bolestivost trapézů více vpravo, porucha dynamiky krční páteře difuzně a omezená hybnost v oblasti pravého ramene, dále hypotonie a hypotrofie svalů pravého ramenního pletence. Probíhá rehabilitace, efekt je minimální, proto je rehabilitace lékařem prodloužena.
MR brachiálního plexu neprokazuje případnou avulzi kořene či jiné patologické změny. Pacient při kontrole nadále popisuje silnou bolest, pregabalin užívá v malé úvodní dávce, nezkoušel navýšit, efekt léků posoudit nedokáže. Rehabilitace nemá zatím efekt. Pacienta podrobně seznamuji s výsledky vyšetření, předpokládám poranění kořene nervu během pádu vlivem degenerativních změn. Při negativních MR nálezech a pozitivním EMG nálezu je plně indikována další rehabilitace a navrhuji následnou balneoterapii. Vzhledem k neuropatickému charakteru bolesti doporučuji další navýšení pregabalinu do účinné a tolerovatelné dávky. Pokud to nebude mít efekt, navrhuji vzhledem k intenzitě bolesti vyzkoušet opiátový preparát, upozorňuji ale na možné riziko vzniku závislosti.
Dvouměsíční rehabilitace je nakonec přerušena pro nelepšící se stav či spíše jeho zhoršování, bolest a brnění se nyní šíří i do levé horní končetiny. Celkově pacient ale hodnotí, že je bolest přece jenom tak o 10 % mírnější, užívá pregabalin v dávce 300 mg pro die, nezkoušel ho vysadit, protože se bojí, že by se opět vrátila nesnesitelná bolest. Je překvapen, že mu byla pojišťovnou schválena lázeňská léčba, má již datum nástupu, a to dokonce do lázní, kam ani nepředpokládal, že by se mohl dostat. Těší se, pojede i s manželkou, která si lázně zaplatí. Celkově působí klidnějším a méně algickým dojmem. Poprvé po půl roce vyšetřování a léčby cítím i já částečnou úlevu.
V mezidobí pacient ke mně na vyšetření objednává svoji manželku pro chronické bolesti bederní páteře, má o ni starost, protože je po rakovině prsu a on má obavy, aby bolesti páteře nebyly v rámci metastáz. Manželku pacienta vyšetřuji, metastázy neprokazujeme.
Přelom července a srpna 2017 pacient tráví spolu s manželkou v lázních. Při kontrole v září sděluje, jak se měl v lázních dobře, jak se minimalizovala bolest, jak si odpočal, jak příjemně strávil čas i s manželkou, protože lázně se nacházely právě v místě jejího rodiště, je to město, kde společně půl roku po svatbě žili. Ptá se na možnost opakování lázeňské terapie.
VYNOŘUJÍCÍ SE SOCIÁLNÍ PROBLEMATIKA:
Také sdílí další radost, a to přiznání invalidního důchodu 1. stupně. Z důvodu úrazu přišel o zaměstnání, protože měl smlouvu pouze na dobu určitou. Je však zklamán, že mu byl důchod přiznán pouze na jeden rok, sděluje své obavy, že pak o důchod přijde a nebude schopen nastoupit znova do zaměstnání, trvalá bolest ho totiž limituje ve vykonávání povolání řidiče. Všímá si, že nyní po návratu domů se bolest postupně vrací.
S pacientem hovoříme o jiných možnostech práce, také poprvé narazíme na téma „udržování se“ symptomu bolesti při životní nejistotě stran zaměstnání. Vnímám pacientovou úzkost a nejistotu při ztrátě zaměstnání, také riziko návratu intenzivní bolesti. Opět lehce navyšuji pregabalin pro jeho přídatný anxiolytický efekt. Objednávám kontrolní EMG vyšetření. Jelikož je to již téměř jeden rok od úrazu, sděluji pacientovi, že pokud bude v EMG chronický nález, lze stav považovat jako trvalý následek úrazu, což by přispělo k udržení invalidního důchodu 1. st. Přitom to neznamená, že by musela být trvalá i intenzivní bolest, poukazuji na lázeňský pobyt, kdy pacient v souvislosti s příjemnými zážitky a při celkové spokojenosti bolest vnímal minimálně. Spíše bych výhodu udržení invalidního důchodu viděla v tom, že si najde povolání na částečný, tedy zvládatelný úvazek a nebude tolik finančně strádat. Ptám se na odškodnění v rámci pracovního úrazu, pacient sděluje, že mu pracovní úraz nebyl uznán, jelikož ho nenahlásil včas a dál pracoval. Taky mu nebyla vyplacená úrazová pojistka, protože není veden pod diagnózou „S“ dle MKN klasifikace. Zjišťuji, že pacient měl DPN vedenou u praktického lékaře, na chirurgii byl ošetřen vstupně, a pak 1× na kontrole, pak již ponechán v mé neurologické péči, kde zprvu veden pod dg G56.8 (jiné mononeuropatie horní končetiny), pak při nálezu kořenové léze pod dg M50.1 (onemocnění krční meziobratlové ploténky s radikulopatií). Navrhuji napsat odvolání. Pacient říká, že mě tím nechtěl zatěžovat, již tak pro něj dělám moc. Přesto sepisuji lékařskou zprávu k odvolání. Pacient mi později sděluje, že mu bylo následně přiděleno pouhých 800 Kč.
NEROZPOZNANÝ KOMPLIKUJÍCÍ SE STAV:
V mezidobí přichází manželka pacienta a ptá se na nutnost užívání tak vysoké dávky léků, po kterých pacient celé dny doma spí, vyvstává totiž riziko, že byt podpálí, když např. usne a nevypne sporák. Doporučuji tedy snížení dávky pregabalinu, brzká kontrola pacienta je v plánu. Nicméně dochází k jejímu neplánovanému oddálení z důvodu přesunutí termínu EMG vyšetření z technických důvodů. Na kontrolu pacient přichází až v březnu 2018, kdy v EMG je potvrzen předpokládaný nález radikulopatie C7 vpravo (dokonce i C6) starého data, s již ukončenou reinervací. Pacient sděluje, že má nadále intenzivní bolesti, jsou stejné jak před lázněmi, našel si úlevovou polohu – uklání hlavu, pregabalin snížil, aby tolik nespal.
Opět sděluje obavy ze ztráty invalidního důchodu a nemožnosti pracovat při bolestech, doma ho to nebaví, rád by chodil do práce, zkoušel pracovat na PC, ale ani to nesvede pro bolesti. Snažím se pacienta utěšit, že při daném EMG nálezu o invalidní důchod nepřijde, nicméně upozorňuji, že intenzita bolesti, kterou cítí, nebude mít pouze tělesný podklad. Připomínám spokojený pobyt v lázních. Pacient připouští souvislost ztráty zaměstnání s přetrváváním bolesti. Snažím se ho motivovat, aby dále hledal zaměstnání, při invalidním důchodu poukazuji na možnost práce v chráněných dílnách. Pacient má zájem o opakování balneoterapie, kterou vřele doporučuji, stejně tak trvalé kondiční cvičení. Vybízím k hledání aktivit, které bolest mírní či pomůžou se na ni tolik nesoustředit. Nabízím analgetika, která pacient pro bolesti žaludku odmítá, sděluje, že vystačí s pregabalinem. Sama ale cítím zoufalství, nejistotu, úzkost, zpětně si uvědomuji, že tyto pocity špatně vyhodnocuji. Při nekorelujícím nálezu EMG a MR mě má nejistota vede k provedení kontrolního MR vyšetření krční páteře po jednom roce. Výsledek je nakonec samozřejmě bez vývoje.
STAV OHROŽUJÍCÍ ŽIVOT:
V den další plánované kontroly v červnu 2018 ráno do ordinace telefonuje zoufalá pacientova manželka. Má o manžela velkou starost, bojí se vracet z práce domů, aby ho tam nenašla mrtvého, manžel má divné řeči o tom, že život nemá smysl. Prosí mě o pomoc, zároveň žádá, aby se pacient o tomto telefonátu nedozvěděl. Dopředu přemýšlím, jak budu stav řešit. Mám plán se aktivně pacienta zeptat na jeho psychický stav a nabídnout odbornou psychologickou a psychiatrickou pomoc při chronické bolesti. Uvědomuji si, že jsem tuto možnost dosud zcela pominula.
Odpoledne vchází do ordinace zcela zhroucený pacient. Posturou těla je schoulen v klubíčku, podobně jak při našem prvním setkání má ruce v sevření na hrudi a celým trupem se uklání vpřed. Na otázku „Co se děje?“ odpovídá „Tady máte drsného kamioňáka“ a rozpláče se. Nabídnu místo, podám kapesník a vybízím k odpovědi na otázku. Pacient pláče, že bolest je intenzivní, bodavá, zničující, nedokáže nic dělat, není schopen normálně fungovat, chtěl by do práce, ale není schopen při žádné činnosti při práci vydržet. Při navýšení léků celý den prospí. Takový život pro něj nemá smysl, nejraději by ho ukončil. Ptám se, zdali má myšlenky na sebevraždu, případně zdali již něco reálně plánoval. Sděluje, že myšlenky má, ale nemá sílu je realizovat, tak je nemožný.
Co nejšetrněji se snažím sdělit, že tento stav vyžaduje okamžité psychiatrické vyšetření, popřípadě i hospitalizaci. Obdržím stručnou a ráznou odpověď: „Tam mě nikdo nedostane, s tou bolestí mi stejně nepomůžou.“ Riziko sebevraždy vnímám jako reálné. Přemýšlím jak dál, zdali trvat na vyšetření pro pacienta neznámým psychiatrem, nebo využít důvěru pacienta, kterou ve mně vkládá. S vědomím, že riskuji, nabízím přijetí do naší nemocnice na neurologické oddělení k podání analgetických infuzí, zároveň ale zdůrazňuji nutnost přizvání psychiatrického konziliáře. Pacient souhlasí, domlouváme se na nástupu druhý den ráno, vyžaduji ale protisuicidální kontrakt – do rána se nezabije a nesáhne si na život ani během pobytu na neurologii. Upozorňuji, že pokud se bude stav po psychické stránce komplikovat, bude nutno ho na psychiatrické oddělení přeložit. Pacient opět souhlasí. Stvrzujeme dohodu podáním ruky. Nakonec pacientovi slibuji, že za ním na oddělení zítra přijdu a zařídím vše potřebné včetně psychiatrického vyšetření. To stejné sděluji kolegům na oddělení, o sebevražedných myšlenkách se nezmiňuji, neboť by ho nepřijali. Naši dohodu ponechávám v tajnosti a pacient to ví.
HOSPITALIZACE:
Druhý den ráno pacient nastupuje do nemocnice. Odkládám popisování EEG záznamu, mám až dvě hodiny času, které jsem si pro pacienta vyhradila. Jak jsem slíbila, tyto dvě hodiny rozhovoru s pacientem věnuji. Probíráme sociální problematiku, znovu vypráví, jak přišel o zaměstnání a není schopen pracovat a jak se z toho psychicky zhroutil. Říká ale, že po včerejší ambulantní kontrole se cítí lépe, v tuto chvíli již odhodil myšlenky na sebevraždu, protože mu svitla touto hospitalizací naděje. Je rád, že dostane infuze od bolesti, věří, že mu pomůžou. Poukazuji na dvojí složku bolesti – tělesnou a emocionální. Snažím se posílit pacienta ve smyslu hesla „Co tě nezabije, to tě posílí“. Bavíme se o smyslu života, jeho propadech jakožto odrazových můstcích. Snažím se posílit sebevědomí pacienta, má totiž pocit, že selhal jako živitel rodiny. Má výčitky, že trápí manželku tím, jak se zhroutil, taky proto, že jeho nemocná manželka musí chodit do práce, protože by jinak ani nezaplatili nájem.
Telefonicky kontaktuji konziliární psychiatryni, ta nevidí stav pacienta až tak urgentní, slibuje přijít, až bude mít prostor, tj. nakonec, jak se ukazuje, za čtyři dny. Již u přijetí nastavuji terapii SSRI, pro částečný analgetický účinek volím venlafaxin. Podávám „light infuze“, kde kombinuji metamizol, guajacuran a magnesium. V klinickém neurologickém nálezu je patrná radikulopatie C7 starého data, nově dominuje výrazná statodynamická porucha C/Th přechodu. Proto kontaktuji fyzioterapeuta, jednak k posouzení klinického nálezu, jednak k postupnému rozcvičování patrného napjatého a ztuhlého svalstva horního kvadrantu. Po dohodě s pacientem již u vstupu objednávám uspíšený ambulantní termín k psychoterapii.
V psychiatrickém konziliu je stav pacient popisován takto: orientovaný, lucidní, afektivní labilita, depresivní prožívání, vysoká stresová zátěž, chronické bolesti výrazně limitující v denním životě, apsychotický, bez TS ideací, PM tempo v normě, myšlení koherentní, anticipační tíseň, úzkost. Diagnosticky uzavřeno jako anxiózně depresivní syndrom, v doporučení venlafaxin s pregabalinem jak zavedeno, systemická psychoterapeutická péče, kontrola dle potřeby nebo cestou neurologické ambulance.
Další péči ponechávám na ošetřujícím lékaři – mladším neurologovi pracujícím u lůžka. Stručně mu popisuji komplexní problematiku. Jsem ráda, že bude mít na starost pacienta právě tento empatický, vstřícný kolega, kterému důvěřuji. Při pracovním vytížení se za pacientem jen párkrát letmo stavím zeptat se, jak se cítí. Z hospitalizace je pacient propuštěn po 8 dnech. Cítí se mnohem lépe, nemá torpidní bolesti. Již během hospitalizace se spojil s chráněnou dílnou, je na úspěšné cestě od září začít pracovat. Celkově se cítí posílený po fyzické i psychické stránce, myšlenek na sebevraždu se zbavil, má novou naději. Ambulantně bude pokračovat v rehabilitaci, začne docházet na psychoterapie. Psychiatrická kontrola byla během konzilia doporučena jen dle potřeby s odkazem na možnost předpisu SSRI v neurologické ambulanci.
DALŠÍ AMBULANTNÍ PÉČE:
Dva měsíce od hospitalizace přichází na kontrolu. Bolesti má, ale jsou snesitelné. Je spokojený, byl již dvakrát na psychoterapii, dokonce i s manželkou, učí se žít s bolestí, sám se podivuje nad tím, na co vše si přichází, je pozitivně naladěn a motivován. Rýsuje se práce v chráněné dílně. Psychiatrickou kontrolu nevyhledal, myšlenky na sebevraždu zcela pominuly. Celkový stav pacienta uklidňuje i mě samotnou, jsem spokojená, že se stav takto vyvinul. V mezidobí mám i telefonickou informaci od pacientovy manželky, která děkuje za rychlé jednání a pomoc. Tím, jak se mi jeví pacient stabilní, a tím, jak přeplněnou mám ambulanci, objednávám kontrolu až za půl roku, s odkazem na pokračování v psychoterapii a při depresivních příznacích vyhledání psychiatrické péče. Také doporučuji opakování balneoterapie. Mám pocit malého zázraku.
Půl roku nemám o pacientovi žádné informace, předpokládám úspěšnost psychoterapie. V den kontroly napjatě čekám, s čím pacient Tomáš přijde. Již přemýšlím, že bych jeho příběh jakožto propojení bio-psycho-sociální problematiky využila k sepsání atestační kazuistiky, což mu při kontrole nabízím.
Je překvapen a říká, že to asi nepůjde, protože pije, stal se z něj alkoholik. Ví, že ničí sebe a hlavně rodinu, nechce v 54 letech takto skončit. Rozhodl se nastoupit na protialkoholní léčbu, má již stanovený termín nástupu. Na bolest si zvykl, učí se s ní žít. Jsem překvapená, ale neodsuzuji ho. Sděluji pochopení, že je to jen další vyústění sociální problematiky, do které se dostal. Taky zjišťuji, že nový problém alkoholismu mi vlastně v sepsání kazuistiky nebrání, je jen nedokončeným pokračováním příběhu. Než pacient nastoupí do léčebny, ještě se domlouváme na jednom delším mimořádném setkání. Prosím, aby dorazil střízlivý. Mám v plánu dle možností provést časovou osu a taky se dozvědět, jak propadl alkoholu.
ČASOVÁ OSA (PŘÍLOHA Č.1): PŘÍBĚH
Pacient přichází na dohodnuté setkání, nabízím provedení časové osy, abych se blíže dostala k problematice jeho příběhu. Souhlasí, ale omlouvá se, že informace zřejmě nebudou přesné, protože si je vědom, že mu alkohol narušuje paměť. Sama trochu váhám, zdali je tato metoda v tuto chvíli ještě vhodná a přínosná, nicméně rozhoduji se to alespoň zkusit a získat dosud pro mě skryté informace o Tomášově životě.
Časovou osu pro přehlednost shrnu od narození do současnosti. 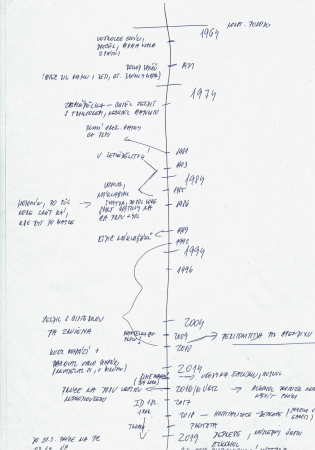 Tomáš se narodil z normálního těhotenství spontánní cestou jako druhorozený, má o rok staršího bratra. Není si vědom, že by byl v dětství vážněji nemocen. Do školky chodil, ale jen chvíli, ví, že ve školce plakal, tak pak zůstal s mámou doma. Říká, že dětství má jak vymazané. Pamatuje si jen scénu, kdy matka chtěla vymalovat obývák a otec razantně řekl, že se malovat nebude a začal mámu mlátit, bouchal jí hlavou o zeď. On se ji snažil bránit, skočil na otce, a vtom letěl přes celý pokoj, jak ho otec odhodil. Pro násilí v rodině se rodiče rozvedli, bylo mu tehdy sedm let. Na otce si vzpomíná jen matně, od rozvodu ho pak neviděl, dnes neví, jestli vůbec žije. Na základní škole neměl zdravotní ani jiné potíže. Rozhodl se nastoupit na zemědělskou školu, a to na tříletý obor, aby mohl jezdit s traktorem. Byl to jeho klučičí sen. Vzpomíná na prázdniny u rodiny na vesnici, kde celé dny pozoroval traktory jezdící po poli. Aby si tento sen splnil, rozhodl se oželet maturitu – čtyřletý obor neumožňoval řízení traktoru. Když školu dokončil, matka onemocněla rakovinou prsu a začala podstupovat léčbu. On začal hned pracovat, uchytil se v zemědělství, jezdil na vysněném traktoru. Pak byl na vojně, kde celou dobu řídil náklaďák, vzpomínky na vojnu jsou příjemné. Našel si první lásku, se kterou se ve svých 22 letech oženil. Manželka taky byla vychovávána bez otce, zemřel, když jí byly pouhé tři roky. Půl roku po svatbě však pacientova matka rakovině prsu v pouhých 48 letech podlehla. Matčina smrt ho zasáhla, ale měl manželku, byl zamilovaný. Nicméně okolnosti přispěly k tomu, aby se s manželkou vrátil zpět do bytu po matce. Ten však nalezl prázdný. Bratr kvůli své ženě si vše z bytu vzal. Od té doby spolu bratři nekomunikují. Pacient vzpomíná, že tehdy po svatbě byli s manželkou chudí, nic neměli, v holém bytě spávali na podlaze, neměli si kde uvařit. Nicméně oba nastoupili do práce a postupně se z tíživé situace dostali. Pak se jim narodili dva zdraví synové. Živil se dál jako řidič nákladních vozidel, pak 18 let jezdil s cisternou do doby, než firmu zrušili a on zůstal bez práce. Ve stejnou dobu přišla ta strašná diagnóza jeho ženy – rakovina prsu, stejná nemoc, na kterou zemřela matka. Pacient myslel, že zešílí, začal se o manželku hrozně bát. Ve stejnou dobu ho začalo bolet břicho, až po čtyřech dnech bolesti se rozhodl vyhledat lékaře, byl zjištěn zánět pobřišnice při prasklém apendixu, pacient byl operován, dostával antibiotika a několik dnů strávil v nemocnici.
Tomáš se narodil z normálního těhotenství spontánní cestou jako druhorozený, má o rok staršího bratra. Není si vědom, že by byl v dětství vážněji nemocen. Do školky chodil, ale jen chvíli, ví, že ve školce plakal, tak pak zůstal s mámou doma. Říká, že dětství má jak vymazané. Pamatuje si jen scénu, kdy matka chtěla vymalovat obývák a otec razantně řekl, že se malovat nebude a začal mámu mlátit, bouchal jí hlavou o zeď. On se ji snažil bránit, skočil na otce, a vtom letěl přes celý pokoj, jak ho otec odhodil. Pro násilí v rodině se rodiče rozvedli, bylo mu tehdy sedm let. Na otce si vzpomíná jen matně, od rozvodu ho pak neviděl, dnes neví, jestli vůbec žije. Na základní škole neměl zdravotní ani jiné potíže. Rozhodl se nastoupit na zemědělskou školu, a to na tříletý obor, aby mohl jezdit s traktorem. Byl to jeho klučičí sen. Vzpomíná na prázdniny u rodiny na vesnici, kde celé dny pozoroval traktory jezdící po poli. Aby si tento sen splnil, rozhodl se oželet maturitu – čtyřletý obor neumožňoval řízení traktoru. Když školu dokončil, matka onemocněla rakovinou prsu a začala podstupovat léčbu. On začal hned pracovat, uchytil se v zemědělství, jezdil na vysněném traktoru. Pak byl na vojně, kde celou dobu řídil náklaďák, vzpomínky na vojnu jsou příjemné. Našel si první lásku, se kterou se ve svých 22 letech oženil. Manželka taky byla vychovávána bez otce, zemřel, když jí byly pouhé tři roky. Půl roku po svatbě však pacientova matka rakovině prsu v pouhých 48 letech podlehla. Matčina smrt ho zasáhla, ale měl manželku, byl zamilovaný. Nicméně okolnosti přispěly k tomu, aby se s manželkou vrátil zpět do bytu po matce. Ten však nalezl prázdný. Bratr kvůli své ženě si vše z bytu vzal. Od té doby spolu bratři nekomunikují. Pacient vzpomíná, že tehdy po svatbě byli s manželkou chudí, nic neměli, v holém bytě spávali na podlaze, neměli si kde uvařit. Nicméně oba nastoupili do práce a postupně se z tíživé situace dostali. Pak se jim narodili dva zdraví synové. Živil se dál jako řidič nákladních vozidel, pak 18 let jezdil s cisternou do doby, než firmu zrušili a on zůstal bez práce. Ve stejnou dobu přišla ta strašná diagnóza jeho ženy – rakovina prsu, stejná nemoc, na kterou zemřela matka. Pacient myslel, že zešílí, začal se o manželku hrozně bát. Ve stejnou dobu ho začalo bolet břicho, až po čtyřech dnech bolesti se rozhodl vyhledat lékaře, byl zjištěn zánět pobřišnice při prasklém apendixu, pacient byl operován, dostával antibiotika a několik dnů strávil v nemocnici.
Byl bez práce. Jelikož sám občas chodil na masáže pro bolesti zad, nabídl mu kamarád-masér práci maséra. Dodělal si masérský kurz a začal pracovat, náklady ale převyšovaly výdělek, doplácel za nájem, hrozil mu již dluh, tak raději podnikání nechal. Podařilo se mu najít krátkou brigádu jako řidič. Manželka při nemoci dostala invalidní důchod 1. st., který jí byl po roce odebrán. V tuto dobu ho začal bolet žaludek, bolest ale trpělivě snášel, pak již nemohl jíst a čím dál více hubnul a slábl, proto se nakonec odhodlal jít k lékaři. V rámci váhového úbytku byl podrobně vyšetřen, nakonec podstoupil i vyšetření žaludku, kde byl průkaz několika (dle pacienta 15) vředů žaludku i duodena. Gastroenterolog pacientovi sdělil, že tak hrozný nález ještě neviděl. Byl zaléčen, ulevilo se mu, začal opět jíst a přibírat, na kontroly dochází doteď pravidelně, kontrolní vyšetření jsou v pořádku. V době, kdy měl konečně zase práci jako řidič a manželka začala pracovat, se mu stal ten úraz.
O práci přišel, pak dostal invalidní důchod, měl ale obavy, že stejně jako dříve manželka i on o důchod přijde. Při poslední posudkové kontrole mu byl již invalidní důchod 1. st. přiznán natrvalo, navíc pracuje v chráněné dílně. Příjem je ale malý, manželka je nevyživí, a navíc má výčitky, že jako živitel rodiny selhal, z toho má ty deprese. Nemyslí již na sebevraždu, ale potvrzuje, že v době před hospitalizací na neurologii měl uvázanou smyčku v garáži, neuděl to kvůli rodině, která je mu největší oporou. A taky kvůli mně lékařce, v tom vyzdvihuje splněný slib, že jsem za ním přišla na oddělení, říká, že za to si mě bude dokonce života vážit. Jelikož je registrován na úřadu práce, chodil opakovaně po pracovních nabídkách, pokaždé mu řekli, že se ozvou, a nikdy se neozvali – „a vy jste slíbila a přišla“ – dodává. Je na slovo „ozvu se“ již alergický. Právě to vedlo k tomu, že se uchýlil k alkoholu. Po každé neúspěšné schůzce ohledně zaměstnání se napil, zjistil, že mu to pomáhá. Taky nedávno bylo u manželky podezření na recidivu nádoru, naštěstí se to nepotvrdilo. Jeho to ale tak vyděsilo, že začal ještě více pít. Vzpomíná na kruté první oznámení diagnózy rakoviny manželce lékařem, byl u toho, dodnes má na toho lékaře zlost. Nyní ale ví, že se alkoholem může zničit, ničí již rodinu, a proto je odhodlán k protialkoholní léčbě. Jen ho mrzí, že v době, kterou bude trávit v léčebně, se budou jeho dva synové ženit.
Ptám se ještě na psychoterapie, na které jsem ho před půl rokem odkázala. Pacient mi průběh léčby podrobně vypráví, se souhlasem pacienta získávám i písemné záznamy psychiatrické a psychologické péče.
PSYCHOTERAPEUTICKÁ PÉČE:
Dle sdělení psycholožky první setkání bylo ve smyslu krizové intervence. Pacient po celou dobu sezení pláče, do popředí dává strach o manželku, která má rakovinu prsu, stejnou nemoc, na kterou zemřela matka. On sám nemůže chodit, má bolesti, úzkosti, deprese, je paralyzován životem, v poznámce psycholožky – existenční starosti. Objevují se i pocity křivdy vůči systému sociální podpory – manželka i přes svou nemoc přišla o invalidní důchod, opět evokuje obrovské starosti, že manželka musí pracovat i přesto, že trpí bolestmi (pozn.: u mě vyšetřena pro chronické bolesti lumbální krajiny). Dle záznamu psycholožky, pacient hodnotí velice kladně přístup ošetřující neuroložky – její lidský přístup a profesionalitu – zohlednila psychosomatické souvislosti jeho stavu, odhadla situaci. Je zahájena psychoterapie.
K druhému sezení je přizvána jako rodinný příslušník a podpora v rámci psychoterapeutických aktivit pacientova manželka. Psycholožka použije metodu „dopis lásky“ – emoce lásky, pochopení, sdílení, vzájemná podpora. Objevuje se otázka důvěry jeho ženy, zda přestane pít. Poprvé se tedy vynořuje problematika pití, z kterého je manželka zoufalá, pacient si schovává alkohol. Je stanovena domluva, že v psychoterapii možno pokračovat pouze pod podmínkou abstinence. Pokud se mu abstinovat nepodaří, nutno vyhledat psychiatrickou léčbu. Znázorněn začarovaný bludný kruh deprese-alkohol-úzkost-deprese. Pacient dostává úkol zapisovat dny bez alkoholu a čím alkohol nahradil. Probíhá mapování zdrojů podpory – cvičení SMS systém na bolesti, jóga, procházky do přírody, hlídání vnuků, jiná pozitivní závislost, která by nahradila tu alkoholickou. Vynořuje se otázka jeho motivace, je konfrontován s tím, že mu nikdo nepomůže, pokud sám neučiní rozhodnutí.
K třetímu setkání přichází dobře naladěný, přestal popíjet, byl na wellness víkendu s manželkou, kde si to užili. Pečuje o vnuky, dochází na masáže, chodí do přírody. Je naladěn na manželku – má s ním již intimní zkušenost a on s ní, pivo mu nestojí za to, aby o ni přišel. Ventiluje období, kdy se manželka léčila s rakovinou, dostávala silnou chemoterapii, zvládli to spolu, zvládnou to i teď. Má předsevzetí zcela abstinovat. Nadále se objevují občasné pocity bezcennosti, těžce nese stav nezaměstnanosti, „celý život nosil domů peníze“. Manželka mu ale řekla, že má jiné priority. Pro něj je prioritou ona. Dle psycholožky se pacient chová jak znovu zamilovaný.
Během čtvrtého sezení provedena imaginace, relaxace. Pacient pokračuje v abstinenci, daří se mu dobře.
Další sezení je zrušeno psycholožkou, volá pacientovi, že uvízla sama u lékaře a nestihne sezení. Dle psycholožky domluva zněla, že se pacient ozve. Dle pacienta mu bylo řečeno, že se ozve psycholožka. Nevolal, jako vždy nechtěl otravovat, navíc telefon vyhodnotil, že má psycholožka sama zdravotní potíže. Čekal, opět pocítil zklamání ze slov „ozvu se“. Toto nedorozumění vedlo tedy k přerušení psychoterapeutického procesu, sama psycholožka sděluje, že na pacienta myslela, neuvědomila si, proč se terapie přerušila, není zvyklá klientům volat, tak vyčkávala, zdali nepřijde sám.
PSYCHIATRICKÁ PÉČE:
Vzhledem k přerušení psychoterapie se pacient opět uchýlil k alkoholu. Pití mu ale vadí, za manželčiny podpory se rozhoduje vyhledat pomoc cestou psychiatrie. V říjnu 2018 přichází do psychiatrické ambulance s plánem podstoupit léčbu antabusem. Léčba je zahájena. Pacient sděluje, že ze zvědavosti se přeci jenom na antabus napil, „chtěl jen prostě vědět, co to s ním udělá“. Tuto skutečnost, ale v dobré víře ohlásil pacientův syn psychiatryni, ta ho dle pacienta nedůstojným způsobem před ostatními pacienty v čekárně vyhodila slovy „a ven“.
Cítil se ponížen, ztratil důvěru, jen díky podpoře synů a manželky se rozhodl to zkusit jinde na psychiatrii. U další psychiatryně spokojen nebyl, již při prvním sezení si on vyslechl příběh lékařky, dle pacienta neměl šanci říci ten svůj. V mezidobí vyhledal pomoc v Modrém kříži – organizaci poskytující služby osobám závislým na návykových látkách (celý text v příloze č. 2.). Na základě poradenské práce a motivujících rozhovorů se rozhodl nastoupit k protialkoholní léčbě v Bílé Vodě.
Potřeboval psychiatrické doporučení, nakonec se mu podařilo najít i psychiatryni, ke které našel důvěru. V psychiatrické zprávě lékařka píše: pacient přichází dobrovolně pro potíže s abúzem alkoholu, jež byly iniciovány pracovním úrazem, který měl dopad na celkový život jak pracovní, tak soukromý. V rámci depresivní symptomatiky nasedající na zmíněnou traumatickou událost není schopnost se adaptovat a přijmout novou životní skutečnost a sebe sama. Objevuje se beznaděj, ztráta chuti snažit se to jakkoli řešit, pasivita, hypobulie, dochází k úlevové konzumaci alkoholu redukující frustraci, nespokojenost. Řeší pak tímto mechanismem všechny stresové situace, jelikož kapacita zvládání zátěžových situací a frustrační tolerance se výrazně snížila. Zmíněný abúzus alkoholu pomáhá tedy přežít, do pozadí se dostávají jiné zdrojové věci v jeho životě, na něž by se mohl napojit, toto je pak vhodný materiál k práci v rámci psychoterapie na posílení sebeúcty.
REFLEXE
Snažím se poohlédnou zpět na začátek tohoto zdlouhavého komplikovaného příběhu. Role somatického lékaře mě nutí se zamyslet, zdali byl pacient opravdu důkladně vyšetřen. Co bylo zdrojem, tak intenzivní bolesti? Nepřehlédla jsem něco? Neměla jsem dál vyšetřovat a navyšovat analgetika, neměla jsem natvrdo předepsat opiáty? To jsou pocity, které důvěrně znám z doby, než jsem svůj lékařský biologický pohled rozšířila o vědomý psycho-sociální. I tentokrát jsem prvního půl roku léčby navyšovala léky a pátrala po zdroji bolesti o to víc, že byl podpořen klinickým nálezem a EMG vyšetřením. Nicméně ze zkušeností, které mám, vím, že i chronická radikulopatie je zvládnutelná, mám pacienty bez nutnosti chronické medikace či na minimální dávce léků, pacienty žijící plnohodnotný život. Zde bylo zřetelné, že se na bolesti spolupodílí něco víc. Varovné signály úzkostí, které jsem z pacienta cítila, jsem zprvu špatně vyhodnotila, znejistěla jsem, zopakovala jsem zobrazovací vyšetření. Dnes již vím, že to byl čas pro jinou intervenci – tu psychosomatickou. Ta přišla až opožděně, v době, kdy byl pacient reálně v ohrožení života. Tehdy ale zafungovala vzájemná důvěra díky kvalitnímu vztahu lékař-pacient, který se nám podařilo během kontrol vytvořit. Jak jsem riskovala a jak vážný byl tehdy tento stav – skutečně plánovaná sebevražda oběšením – jsem se dozvěděla až zpětně během časové osy.
Nyní si uvědomují, že od prvního setkání s pacientem jsem jakby musela pacientovi dokazovat, že mi může věřit, a snažila jsem se vytvářet vstřícnou a pacienta přijímající atmosféru. Měl totiž od začátku pocit, že všechny obtěžuje, že není tak důležitý, aby si zasloužil pozornost. Když kouknu zpět na jeho dosud prodělané nemoci, vidím, jak podceňuje příznaky nemoci tělesné i psychické, pokaždé přichází k lékaři až na poslední chvíli, a to již v komplikovaném stavu (perforovaný apendix, těžká vředová choroba gastroduodena, tři týdny trvající úraz, depresivní stav se suicidiálními ideacemi a taky alkoholismus – toto téma otevírá po téměř dvou letech rodící se problematiky). Mám zkušenost, že někteří pacienti tento můj otevřený vztahový prostor, jak by otevřenou náruč, začnou zneužívat – přicházejí pak s každým problém, mimo objednání, telefonují apd. Musím pak vstřícně nastavit hranice. Pacient Tomáš toto nikdy neudělal, vždy přišel pouze tehdy, kdy byl objednán, zřejmě aby měl jistotu, že neobtěžuje. Mám pocit, že jsem se snažila své hranice pro něj sama rozšiřovat. Vztah byl bohužel částečně o mé aktivitě a jeho pasivitě, kterou omlouvám strachem z obtěžování, možno i obavami z odmítnutí či primární nedůvěrou.
Když kouknu na Tomášův příběh a na časovou osu, otevírá se tedy otázka zacházení s vlastním tělem a sebou samým, otázka sebelásky a sebeúcty. Další otázkou je mužská role, ve které ve vlastních očích selhal. Mám hypotézu, že roli muže v rodině vykonával již od svých sedmi let, kdy byl vychováván bez otce. Taky vidím roli ochránce, tehdy matky, nyní manželky, navíc se stejnou nemocí. V této roli opět selhává, matka zemřela, manželka musí pracovat, a navíc on jí dělá starosti svou nemocí a nyní alkoholismem. Mám fantazii o tom, jak musel rychle po rozvodu rodičů dospět, být mužem v domácnosti a ochráncem bité nešťastné ženy, přitom chtěl být klukem, hrát si, jezdit traktorem. Nyní o ten klučičí sen ztrátou zaměstnání přišel. Ztrátou zaměstnání a nemocí nejdůležitější vztahové osoby se sžíral již dříve, kdy jeho tělo postihla vředová choroba, onemocnění, ve kterém hraje psychosomatika důležitou roli. Takto již oslaben dostává další ránu osudu, která mu bere poslední šanci zachovat si mužskost. Přemýšlím, zdali je náhodou, že vyhledává pomoc u žen – lékařek a psycholožek? Jak velká je závislost na manželce a dříve matce? Vnímám potlačenou zlobu na „špatného“ tátu, na mámu, která tak brzy odešla, na sociální systém, na úraz, který přišel v nevhodnou dobu, na sebe, že selhal. Jak těžké musí být vyjádřit zlobu, aby se neidentifikoval s otcem agresorem?
Bylo by zajímavé se k těmto tématům dostat do hloubky, aktuálně to není možné, ale nějak tajně doufám, že pacient Tomáš protialkoholní léčbu zvládne a bude schopen dál pokračovat v individuální či skupinové psychoterapii, která může tato témata otevřít, posílit sebevědomí, pomoct nastolit zase kvalitní život.
ZÁVĚR:
Tímto příběhem jsem chtěla nastínit jak komplikovaná a psychosociálně se komplikující může být léčba primárně somatického pacienta. Co vše může hrát roli v tom, jak se bude pacient uzdravovat. Taky jsem chtěla po vzoru Balinta poukázat na to, jak důležitý je vztah mezi lékařem a pacientem, a nemocí. Jak důležité je dynamiku vztahu budovat směrem k důvěře s ohledem na pacientovo primární osobnostní nastavení. Taky jsem chtěla poukázat na to, že se s bio-psycho-sociálním přístupem dá pracovat i v běžné neurologické praxi, v akutní péči i na lůžkovém oddělení.
LITERATURA:
1. BALINT, Michael. Lékař, jeho pacient a nemoc. Vyd. 1. české. Praha: Grada, 1999, 363 s. ISBN 80-7169-031-7.
2. BERAN, Jiří. Základy psychoterapie pro lékaře. Vyd. 1. Praha: Grada, 2000. 155 s. ISBN 80-7169-932-2.
3. KLIMPL, Petr. Psychická krize a intervence v lékařské ordinaci. Vyd. 1. Praha: Grada, 1998. 167 s. ISBN 80-7169-324-3.
4. RUDOLF Gerd, HENNINGSEN, Peter. Psychoterapeutická medicína a psychosomatika. Slovenské vydanie, 2018. Vyd. F, Bratislava, 403 s. ISBN: 978-80-88952-95-4.
5. TRESS, Wolfgang, KRUSSE, Johannes a OTT, Jurgen. Základní psychosomatická péče. Vyd. 1. Praha: Portál, 2008. 394 s. ISBN 978-80-7367-309-3.
 O autorce: MUDr. Krystyna Kultanová
O autorce: MUDr. Krystyna Kultanová
Neurologické oddělení Nemocnice ve Frýdku-Místku
Specializovaná způsobilost v oboru neurologie (2010), nadstavbová atestace v oboru psychosomatická medicína (2019). Probíhající studium psychosomatiky v rámci CŽV - Institut sociálního zdraví Cyrilometodějské teologické fakulty UP v Olomouci. Práce odevzdána jako kazuistika k atestaci z nástavbového oboru psychosomatika.
Krátká reflexe na závěr:
S psychosomatikou jsem se setkala náhodou koncem roku 2012, a to při četbě jednoho „ženského“ časopisu ve vlaku. Během studia medicíny ani během již tehdy 7leté praxe na neurologii jsem o ní téměř neslyšela. Jelikož to bylo to, co mi po celou dobu práce s pacienty chybělo, začala jsem vyhledávat informace a našla kurzy základní psychosomatické péče na IPVZ. I přes obrovské nadšení, které ve mně přednášky vzbuzovaly, mi ze začátku přišlo nemožné si vzdělání v psychosomatice doplnit - do Prahy jsem to měla 380 km, zrovna jsme založili rodinu. Nicméně psychosomatika mě vtáhla natolik, že jsem postupně - jak to jen bylo trochu možné - absolvovala povinné kurzy, chyběla praxe. Tu se mi podařilo zrealizovat nedávno na psychosomatickém oddělení ve Šternberku u primáře Kryla. Stáž v neuvěřitelně vstřícném kolektivu psychosomatického oddělení mě přesvědčila o tom, že takto pojatá práce s pacienty má smysl. Rozhodla jsem se nadále bio-psycho-sociální-(spirituální) přístup šířit jakožto nemocniční lékař u lůžka, v rámci ÚPS, v nemocniční ambulanci, a hlavně mezi kolegy lékaře v nemocnici, kteří jako já dříve o psychosomatice mnohdy ani netuší. Ne všichni lékaři sdílejí mé nadšení, někdy si vysloužím i posměšek, ale mnozí se zamyslí a psychosomatikou se „nakazí“. Jedině tak je možno alespoň částečně zabránit chronifikaci a iatrogenizaci pacientů, což se právě v nemocnicích tak často děje. A tak jsem chtěla povzbudit všechny ty, kteří o psychosomatice uvažují, aby se nebáli a začali překonávat překážky i vzdálenosti, obohatí tak svou práci s pacienty, ale hlavně taky sami sebe.
Krystyna Kultanová
krysia@email.cz
Do redakce přišlo 5. 11. 20
Do tisku zařazeno 25. 11. 2019
Konflikt zájmů není znám, pacient s uveřejněním souhlasí.




