Vydání 4-2017
ETIKA
-
Zobrazení: 0
MAUER M.: PATERNALIZMUS A PARTNERSTVÍ V MEDICÍNĚ
Autor se snaží v tomto článku zpochybnit a také prohloubit naše porozumění fenoménu, který se dnes nejčastěji označuje jako přechod od paternalismu k partnerství. Oproti časté simplifikaci tohoto fenoménu zdůrazňuje jeho komplexitu a varuje před prostým přechodem z jednoho extrému – tvrdého paternalismu, to extrému opačného – bezhraniční autonomie.
Takový přechod by byl jen iluzí změny, protože jak nás učí hlubinná psychologie, protiklady se navzájem přitahují, extrémy často vyvolávájí odezvu ve formě opačného extrému. Jde mu o větší diferenciaci, upozornit na to, kde může být přechod z paternalismu k partnerství prospěšný a kde by bylo naopak vhodné zachovat, kultivovat nebo v některých případech rehabilitovat některé pozitivní kvality paternalistického přístupu. K nim patří např. schopnosti dávat limity, vedení a direktivita, podpora a další.
SUMMARY: MAUER M.: PATERNALISM AND PARTNERSHIP IN MEDICINE. PSYCHOSOM 2017; 15(4), PP. 293- 210 In this paper, the author try to question and deepen our understanding of a phenomenon, that is most often conceived today as a shift from paternalism to partnership. In contrast to its frequent simplification, he emhasise the complexity of the phenomenon, warn against a simple transition from one extreme – hard paternalism – to another, boundless autonomy. Such a shift would provide a merely illusory change, as depth psychology teaches us, opposites attract, and hence extreme forms often elicit their counterparts as responses. He aim for for a greater differentiation, higlighting where the shift from paternalism to partnership may be beneficial, and where, by contrast, it would be good to preserve, cultivate or, as the case may be, rehabilitate certain positive qualities of the paternalistic approach. These involve such abilities as setting of limits, leadership and direction, support and others.
I. ÚVOD  V současné lékařské etice je jedním z klíčových problémů autonomie pacienta, která byla podle Beauchampa a Childresse zařazena mezi čtyři nejdůležitější etické principy. Tyto principy jsou dále beneficence (dobřečinění), nonmaleficence (neškození) a spravedlnost. Pojem autonomie pochází ze starořečtiny („autos“ – já, „nomos“ - vláda) a původně označoval sebevládu a nezávislost jednotlivých městských států. Mezi hlavní aspekty autonomie podle nich patří svoboda, tj. nezávislost na okolních vlivech a kontrole a kapacita pro volní akci v souladu se zvoleným plánem.
V současné lékařské etice je jedním z klíčových problémů autonomie pacienta, která byla podle Beauchampa a Childresse zařazena mezi čtyři nejdůležitější etické principy. Tyto principy jsou dále beneficence (dobřečinění), nonmaleficence (neškození) a spravedlnost. Pojem autonomie pochází ze starořečtiny („autos“ – já, „nomos“ - vláda) a původně označoval sebevládu a nezávislost jednotlivých městských států. Mezi hlavní aspekty autonomie podle nich patří svoboda, tj. nezávislost na okolních vlivech a kontrole a kapacita pro volní akci v souladu se zvoleným plánem.
Tato teorie je dodnes velmi vlivná a jedním z důvodů je také fakt, že velmi dobře podchytila fenomén nárůstu autonomie (ve smyslu jak kapacity pro tuto autonomii, tak také vůli ji prosazovat), který se projevuje u mnoha pacientů a je také dobře patrný v kontextu celé společnosti. Souvisí s mnoha faktory, mj. s větším individualismem , vzděláním a větším sebevědomím lidí, tak také s narůstající komplexností medicíny, což přináší mnoho možností v léčbě, a tím také více etických dilemat. To pak často přímo vyžaduje větší zapojení pacienta do léčby. Více odborníků a technik také přináší větší anonymitu nebo neosobnost ve vztazích k pacientům, kteří se tak kvůli narušené důvěře a z toho vyplývajícího strachu o ztrátu kontroly nad děním chrání prosazováním větší autonomie.
Součástí této teorie je však také určitá nejistota, ne vždy je snadné zjistit, podle kterého principu bych se měl v dané situaci řídit, a v mnoha situacích jsou tyto principy dokonce v přímém konfliktu. Tento článek pojednává o konfliktu mezi beneficencí a autonomií, který bývá v kontextu povahy vztahů mezi zdravotníky a pacienty popisován také jako problém paternalismu a partnerství v medicíně.
Dosavadní medicína bývá často označována kriticky jako paternalistická a mluví se o potřebě změnit vztah k pacientovi, jako nejčastější alternativa se uvádí tzv. partnerský vztah. Domnívám se, že tato proměna je v zásadě prospěšná a nevyhnutelná, navíc jakýmsi dějinným, autonomním pohybem, který vlastně ani nelze zastavit. V tomto článku bych však chtěl tuto představu také do určité míry zproblematizovat a prohloubit. Domnívám se, že určité nebezpečí této představy tkví v tom, že se z ní snadno stává povrchní líbivé klišé, které ztrácí obsah a kontakt s medicínskou každodenní realitou (podobný osud často provází výraz „humanita“ apod.). Hrozí také nebezpečí, že se s vaničkou vylévá i dítě – tzv. paternalismus je totiž souborem více typů chování, z nichž by mohlo být škodlivé některé opouštět.
II. PATERNALISMUS A PARTNERSTVÍ, DEFINICE
Beauchamp a Childress uvádí definici paternalismu podle Oxfordského slovníku angličtiny: Princip a praxe otcovské správy, vedené jakoby otcem, nárok nebo pokus uspokojovat potřeby nebo regulovat život národa nebo komunity podobným způsobem, jako to dělá otec svým dětem. Právě vztah k pacientovi jako k dítěti představuje největší problém paternalistické medicíny, vytváří obraz závislého, pasivního a nevědoucího subjektu, což jsou často kvality, které bývají čím dál více asociované s pojmem „pacient“ (oproti pojmu „klient“) a vedou k jeho čím dál častějšímu odmítání. Vlastní definice Beauchampa a Childresse zní takto: Vědomé převážení (přehlížení) preferencí nebo jednání nějaké osoby jinou osobou, kde osoba, která takto přehlíží, ospravedlňuje své jednání odvoláním se na cíl dobřečinění, popř. prevence nebo zmírnění škody osobě, jejíž preference nebo jednání jsou přehlíženy . V ní zdůrazňují konflikt mezi beneficencí a autonomií. V dalším textu budu pracovat s tímto pojmem v tomto druhém, neutrálním smyslu .
Tito autoři dále rozlišují „tvrdý paternalismus“, který jde proti autonomii pacienta informovaného a s normální vůlí (např. akutní záchrana života, odmítnutí léčby, která odporuje svědomí lékaře a další). Oproti tomu „měkký paternalismus“ znamená určité ovlivňování, přesvědčování, často u těch pacientů, jejichž kapacita a volní kontrola je omezena (vyčerpanost, deprese, drogová závislost a další). Lze říci, že jeho problematičnost je v tom, že je založený na přesvědčování vice než na nařizování, což může vypadat jako partnerský dialog, ve skutečnosti však o rovnocenný dialog nejde. Sami autoři zde upozorňují, že přechod mezi měkkým a tvrdým paternalismem je někdy velmi rychlý a také měkký paternalismus se může uchylovat k manipulativnímu nátlaku. Např. kampaně proti kuřákům jsou často zaměřeny na jejich stigmatizaci, což považují za neetické (v USA se tyto skupiny podle nich navíc často do určité míry kryjí s určitými skupinami obyvatel s nižším sociálním statutem). Domnívám se, že v dnešní době je hlavní důraz na opuštění paternalismu v jeho tvrdé formě, avšak zapomíná se na to, že měkký paternalismus je v některých případech spíše odlišný ve své formě než v tom, že by byl méně tvrdý, v tom smyslu je tento název lehce zavádějící. Analogicky lze vnímat problematiku trestání dětí, kdy se tradičně klade větší důraz na odmítání fyzického trestání a zapomíná se, že psychické trestání je často neméně poškozující.
Ze zkušenosti mnoha pacientů vyplývá, že paternalistický přístup může obsahovat i takovou formu chování, jako je nátlak, nepřátelské chování, agrese, souzení, manipulace, klamání, zadržování informací, deprivace. V určitém smyslu paternalismus skutečně vždy souvisí s nějakou formou nátlaku (protože jde proti autonomii) a lze si představit velmi výjimečné situace, kdy lze uplatnit i zadržení informace , jinak jde ale o rysy, které jsou neadekvátní, nebo dokonce přímo patologické . Paternalismus je k nim náchylný ve své negativní podobě, nemyslím si však, že jsou pro něj podstatné, u mnoha zdravotníků se může naopak spojovat s velmi laskavým přístupem.
Domnívám se, že podstatou paternalismu je: a) direktivita – vedení, řízení, větší aktivita a zodpovědnost je na straně zdravotníka, a b) heteronomie – kritéria toho, jestli je pacient nemocný, jestli a jak se bude nemoc léčit, jsou určována zvnějšku – vědou a danými odborníky. Zdravotník vychází z toho, že ví, co je pro pacienta dobré, a to často i lépe než pacient sám. Pojem heteronomie jsem převzal z práce K. Ludewiga , který jako její opak uvádí vztah založený na autonomii: výchozím bodem a kritériem jsou zde vlastní představy pacienta o tom, co je nemoc a jak (pokud vůbec) se má léčit. Oba tyto aspekty – direktivita a heteronomie, znamenají, že vztah zdravotník – pacient je silně nerovnovážný, větší moc je na straně zdravotníka.
Příklad klasického tvrdého paternalismu z roku 1847 (Americká lékařská asociace, AMA): The obedience of a patient to the prescriptions of his physician should be prompt and implicit. He should never permit his own crude opinions as to their fitness, to influence his attention to them. Volný překlad autora: „Poslušnost pacienta vůči nařízením lékaře by měla být okamžitá a bezvýhradná. Neměl by nikdy dovolit svým nepřesným (povrchním) míněním, aby ovlivnila jeho pozornost, co se týká jejich vhodnosti.“ Je patrné, že takový přístup je dnes již neobhajitelný.
Jako alternativa se nabízí vztah „partnerský“. V takovém přístupu je zdůrazněna spolupráce, hledání konsensu, a tedy větší aktivita pacienta, respekt k jeho autonomii. Má obecnou, širší rovinu – důraz na přístup k pacientovi jako k lidské bytosti s inherentní důstojností, a dále užší rovinu - pacient je co nejvíce informovaný a v léčbě jde co nejvíce o jeho vlastní volbu (co se léčí, jak se to léčí, kým, kde, v jakých podmínkách…). Může být pojímán tak, že lékař a pacient jsou si zcela rovní ve všech ohledech. Z toho např. vychází Úmluva o biomedicíně . Etický kodex ČLK podobně uvádí: Lékař se má vzdát paternalistických pozic v postojích vůči nemocnému a respektovat jej jako rovnocenného partnera. Oproti paternalistickému vztahu by zde tedy měla být mocenská rovnováha. Problémem tohoto pojetí je fakt, že vypadá na první pohled jednoduše, což vede k tendenci již dále apel na „partnerství“ a „rovnost“ nevysvětlovat, nekonkretizovat. V mnoha situacích přitom může být velmi nejasné, jak rovnost chápat a jak ji v daném vztahu realizovat.
III. PROBLÉMY A PROHLOUBENÍ
1. Pomáhání je mocenským vztahem. To je tvrzení, jež sdílím s některými odborníky , kteří se zabývají tzv. „pomáhajícími profesemi“ a všímají si faktorů, často skrytých, které vytvářejí v takových vztazích určitou nerovnováhu přesto, že v nich v některých ohledech rovnost platí a že o tuto rovnost usilujeme. Tato nerovnováha je daná samotným faktem pomáhání, který znamená, že já jako pomáhající mám v určitém ohledu větší moc – více znalostí, schopností, více síly, druhý člověk je v nouzi, což obvykle již samo o sobě znamená oslabení jeho autonomie. Podobně Haškovcová se z tohoto důvodu domnívá, že rovnost s pacientem platí na formální rovině, nikoliv na rovině věcné. Dále uvádí, že právě vědomí takové moci mohlo stát za potřebou vytváření deontologických etických kodexů medicíně, jako je např. Hippokratova přísaha. Domnívám se, že excesivní důraz na rovnost může vést k tomu, že se fakt určité mocenské nerovnováhy, která je pro pomáhání přirozená, nebude reflektovat, což může naopak vést k jejímu dalšímu prohlubování, které však může být skryté pro obě strany daného vztahu.
2. Přehnaný důraz na autonomii tam, kde o ni pacient nestojí nebo jí není schopen, může být jen pokračováním paternalistického přístupu, ale v jiném hávu. Někteří pacienti větší autonomie a) nejsou schopni (třeba v případech, kdy jsou přetíženi informacemi, kterým nerozumějí , jsou příliš oslabeni apod.), b) k ní nejsou ochotni – v takovém případě je nutné rozlišovat, kdy je na místě autonomii posilovat a zamezit přílišné pasivitě a kdy jde naopak o určitý adaptivní zvládací mechanismus stresu (coping mechanismus), který bývá spojen s důvěrou v daného lékaře a s dobrou spoluprací (kompliance).
V mnoha případech dochází k tomu, že potřeba podpory může být větší než potřeba autonomie, někdy je to i potřeba určité závislosti , která však také může být adaptivní a přechodná. Pokud je dobře uchopena, vede k obnovení a posílení autonomie, není tedy pouze jejím negativním protikladem (někdy může být proto výhodnější chápat autonomii jako proces, a ne pouze jako hotový stav). „Lidé chtějí více pomoci od svých potíží než svou autonomii“, všímá si psycholožka Vyskočilová.
3. Problém pseudoautonomie. Autonomie je stav, který má určité přirozené limity. Z tohoto důvodu Beauchamp a Childress tvrdí, že plná autonomie nikdy možná není, ale je možná autonomie substanciální – hranice pacientovy autonomie jsou dány mj. tím, kdy by již svým chováním narušoval autonomii někoho jiného, nebo sám sebe poškozoval. Autonomie je však zároveň i procesem, který nějak souvisí se zralostí osobnosti. Nezralá autonomie nebo pseudoautonomie je pak charakteristická právě neodostatečným vnímáním těchto limitů a vede k neadekvátním nárokům a pseudokompetenci (tzv. expertní pacienti apod.). To je situace, kdy pak lehce dojde k vychýlení mocenské rovnováhy, tentokrát více na stranu pacientů. Společnost osvobozená o nadvládu bohů a povyšující autonomii jedince na kardinální princip… píše výstižně Lipovetsky. To je patrné ve fenoménu posilování práv pacientů, který je v zásadě jistě správný, avšak nebývá doprovázen dostatečným tlakem na vyjasnění povinností pacientů a také práv zdravotníků (podle mé zkušenosti podobná situace nastala již o něco dříve ve školství). Kdy bude konečně vybudován pandán k Soše svobody na východním pobřeží: na západním pobřeží socha odpovědnosti? píše V. E. Frankl. Určitým paradoxem je, že abychom se cítili zdraví, máme často potřebu autonomie a zároveň potřebu dobrých limitů. To popisuje velmi výstižně A. Pesso ve své teorii pěti základních lidských potřeb. Mezi ně uvádí i potřebu limitu – tj. zkušenost s tím, že jak síly okolního světa, tak zejména naše vlastní síly mají své limity (ty se v dětství projevují jako agresivita, vlastnění, láska, sexualita a další). Pokud jsou tyto limity v dětství dobře nastaveny, vede to k integraci těchto sil a ke zralosti. Pokud jsou limity příliš úzké, vede to k omezení a potlačování, pokud jsou příliš široké (častěji v dnešní době díky důrazu na liberální výchovu), vede to u jedince v dospělosti k destruktivitě, překračování norem, nerozeznávání hranic mezi realitou a fantazií, kořistění ve jménu vlastních zájmů. Právě toto je obraz, který se někdy pod rouškou autonomie vyskytuje, ve skutečnosti však jde o pseudoautonomii. Pokud mluvíme o limitech, pohybujeme se již více směrem k paternalistickému modu.
4. Důraz na partnerský vztah může maskovat nezájem o pacienta a malou podporu. Významná je v tomto ohledu publikace Sunsteina a Thalera – Nudge, což lze přeložit jako šťouchnutí nebo postrčení. Tito autoři (ekonom a právník) si všímají, že lidé se ve velmi komplexních situacích (např. volba důchodového pojištění v USA, volba léčby) často rozhodují špatně, pokud jsou v rozhodování ponecháni bez podpory. Podle nich je důraz na autonomii a možnost volby v zásadě správný, avšak bez určité pomoci nereálný: Lidé potřebují postrčit v rozhodnutích, která jsou složitá a nepříliš častá, u kterých nemají rychlou zpětnou vazbu a kde mají potíže převést všechny stránky dané situace do jazyka, kterému lehce porozumí. Nejde o to, rozhodovat za druhého člověka, ale pomoci mu k dobrému rozhodnutí. Postrčení má být jednoduché a má být snadné se mu vyhnout. Je tu dále princip publicity a průhlednosti (pokud takto postupuje nějaká organizace, má své úmysly zveřejnit a vysvětlit). Svůj přístup nazývají libertariánský paternalismus, což je vlastně protimluv, poukazuje však na důležitý fakt nutnosti určitého propojení kvalit partnerského a paternalistického přístupu.
5. Paternalismus a maternalismus. V dnešní době je patrný silný odklon od paternalismu, který bychom mohli chápat jako klasický „tvrdý paternalismus“. V dalším textu je tento přístup nazýván „paternalistický“. Menší pozornost však vyvolává fakt, že často dochází naopak k nárůstu „měkkého paternalismu“, což opět narušuje autonomii pacientů, ale skrytěji. V dalším textu je tento přístup nazýván „maternalistický“. Domnívám se, že může být užitečné tyto dva pojmy odlišovat, oba představují způsob, který omezuje autonomii, oba jsou však zároveň poněkud odlišné.
Inspirací pro takové rozlišení je pro mě jednak vzdělání psychologa – pokud mluvíme o otci a dítěti, je na místě se ptát, zda je nějak přítomna i role matky. Rodina v tomto ohledu představuje určitý archetypální systém, jehož struktura se analogicky může projevovat v mnoha oblastech lidského života. Další inspirací je pak teorie S. Karpmana, která se často uvádí jako Karpmanův trojúhelník dramatu (dále KTD) , anebo Trojúhelník vzájemné závislosti (Co-dependence triangle). Tato teorie se původně používala pro výzkum komunikace v různých sociálních systémech, zejména v rodinách, a používá se v psychoterapeutickém směru nazvaný Transakční analýza. Já tento model používám také pro oblast medicíny.
KTD popisuje tři role, které jsou na sobě závislé a spolu vytvářejí patologickou komunikaci, určitou komunikační past. Každý z nás se někdy v jedné z rolí může ocitnout. Pokud je však někdo s určitou rolí nebo rolemi identifikován a je na nich závislý, nastává problém. Taková závislost bývá nevědomě naučená některými životními zkušenostmi, avšak bývá zároveň posilována ostatními rolemi (tyto tři role se často konstelují zároveň v různých sociálních systémech a navzájem se udržují). Nejde tedy jen o individuální problém, ale také o problém systému.
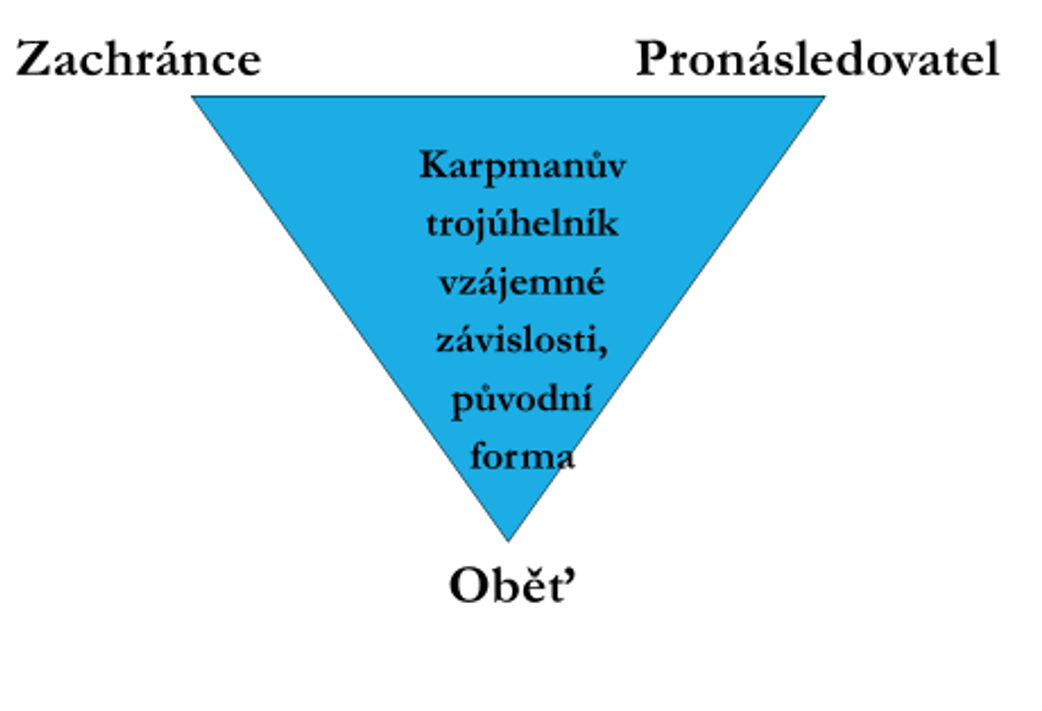
Základem teorie je role oběti. Představuje člověka, který má problém, něco nemůže, potřebuje pomoc. To je vlastně také situace každého, kdo je nemocný (ne-moc znamená nemít moc). Tato role je však zvláštní ještě něčím, a to závislostí určitého člověka na ní. Je přesvědčen, že řešení nezvládne, musí to udělat ostatní. Je pasivní. Dále má nevědomou tendenci v roli zůstat, protože tato role přináší i výhody – nemusí být aktivní ani odpovědný, svým voláním o pomoc si zajišťuje pozornost ostatních. Její součástí je tak skryté podrývání skutečné pomoci. Typický bývá pocit, že žádná pomoc není dost dobrá, což je něco, co na ostatní často působí jako nevděčnost a jakási neuspokojitelnost. Role je podobná stavu dítěte .
Systémové rysy medicíny, které posilují pozici oběti, jsou např. sociální izolace při hospitalizaci, změněný životní rytmus, nucená pasivita a zabraňování rozvoje vlastních kompetencí, neznalost potřebných činností, závislost na jiných lidech, neporozumění svému zdravotnímu stavu, nedostatek informací a komunikace, depersonalizace a narušení identity (často také kvůli redukci pacienta na určitou diagnózu), ztráta důstojnosti a další.
Role pronásledovatele je role mocenská. Představuje takový přístup, který se může měnit od nátlaku, souzení, kritizování, deprivace, poučování až k přímé agresi. Je spojena s přesvědčením, že druhý je neschopný, nevědoucí, sám nic nezvládne a musí být donucen silou. Často může být maskována snahou pomoci z pozice heteronomie (já vím lépe, co je pro druhého dobré). Ve skutečnosti představuje závislost, vlastní pocit moci a sebevědomí je vytvářen na úkor druhých. Tato role posiluje závislost a pasivitu u druhého a je v určitém smyslu podobná negativní roli otce v rodině.
Také role zachránce je role mocenská. S rolí pronásledovatele má i další podobné rysy, vychází z přesvědčení (které nemusí být vědomé), že druhý je neschopný, nevědoucí, sám nic nezvládne. Stejná je i pozice heteronomie – vím lépe než on, co potřebuje. Rozdíl je v prostředcích, tady je přístup založen na pomáhání, pečování. Tato role představuje však také závislost, a proto je pomáhání problematické, často nadměrné nebo takové, které ten druhý nechce nebo nepotřebuje. Závislost je dána opět mocí nad druhými, kterou tato pozice nabízí. Také posiluje závislost a pasivitu u druhých a je podobná určitému negativnímu obrazu matky v rodině. Problematičnost tohoto postoje se o něco hůře vnímá, protože souvisí s péčí, Zachránce skutečně jakousi pomoc nabízí, a to působí obvykle dobře.
Domnívám se, že maternalistický postoj medicíny spíše nadále narůstá a není tak reflektovaný jako klasický tvrdý paternalismus. Do velké míry to souvisí s posilováním moci medicíny v současné společnosti. V důsledku toho pak péče, často vysoce sofistikovaná, nemusí odpovídat skutečným potřebám pacientů. Křížová to vyjadřuje takto: V jistém slova smyslu bychom mohli medicínskou komunitu coby instituci pojímat jako autopoietický systém svého druhu, neboť jakmile je profese elitou vybrána, charakter profesních potřeb se nevztahuje nutně k představě a hodnotám průměrných občanů a může se jim postupně vzdalovat, sledujíc své vlastní zájmy a cíle“ . Taková péče pak také může být přehnaná, což souvisí s určitou bytostnou hyperaktivitou medicíny (ta má však i racionální základ, není čistě negativní, spíše dvojsečná) a také s fenoménem medicinalizace: Podle Křížové zasahuje medicinalizace života do problémů, „které jsou společenské podstaty a nejsou primárně patologií, jako například zrození, stárnutí, umírání poruchy chování atd.“, dále píše, že proces medicinalizace „přispěl k podstatnému prodloužení lidského života, zvládnutí infekčních chorob a odstranění jisté míry utrpení, na straně druhé posiluje závislost, ztrátu autonomie, pasivitu, ohrožuje soukromí. Výrazně se podílí na prodražení péče a otvírá řadu etických otázek…
Ve vztahu k výše řečenému není těžké si představit, že role Zachránce i Pronásledovatele představují komplementární formy paternalismu, v takovém případě by KTD vypadal následovně:
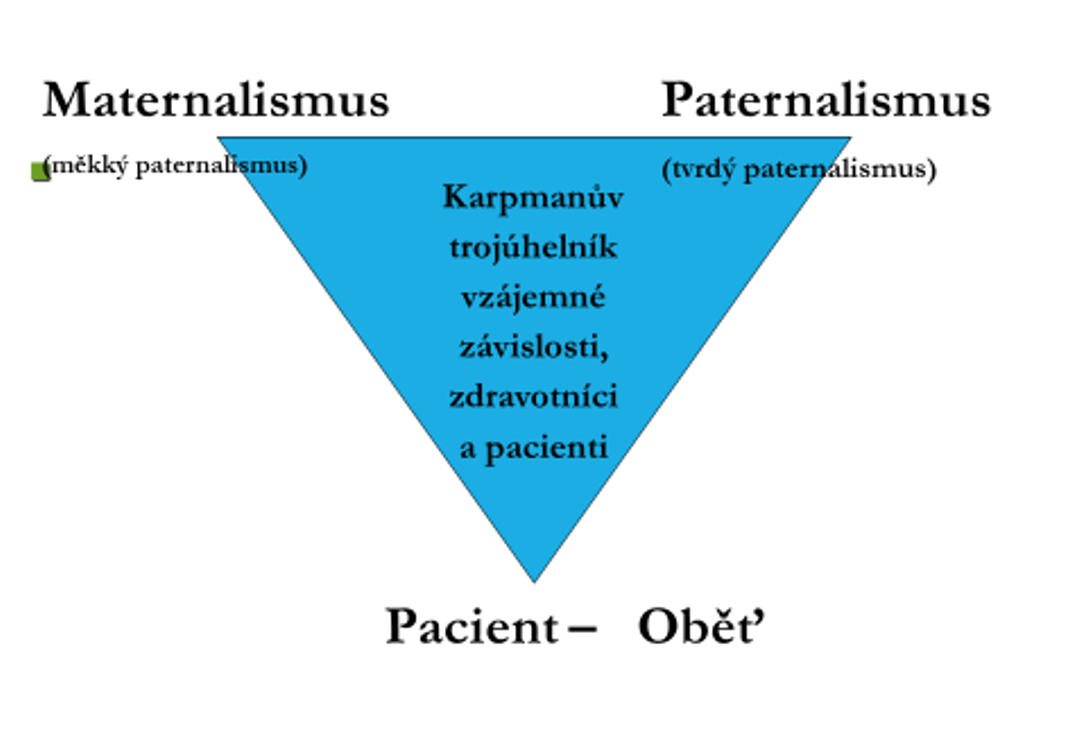
Pokud bychom se pokusili pojmout tyto role pozitivně a zdravě, pak na místě oběti může být ten, kdo přijímá autonomním a odpovědným způsobem (do té míry, jaké je toho schopen) pomoc, na místě zachránce může být ten, kdo pečuje takovým způsobem, který příjemce pomoci zároveň posiluje a zplnomocňuje, tak jak je to v dané situaci možné, na místě pronásledovatele může být ten, kdo vede, motivuje, inspiruje a zároveň také posiluje a zplnomocňuje, pokud to jde.
IV. MODELOVÁNÍ VZTAHŮ ZDRAVOTNÍKŮ A PACIENTŮ
Na základě předchozích úvah jsem vytvořil následující schéma, které se snaží popsat komplexnost problematiky vztahů zdravotníků a pacientů. Model popisuje čtyři základní dimenze, ve kterých se vztahy odehrávají, a předpokládám, že všechny tyto dimenze jsou důležité a mají v medicíně své místo, i když nejsou stejně zastoupeny. Nejvíce interakcí se odehrává pravděpodobně na spodní, osobní rovině. Při přednáškách na toto téma studenti navrhli, že by toto kolečko mohlo být připíchnuto k chorobopisu a natočeno na tu barvu, která se týká toho kterého pacienta. K tomu jsem pak ještě dodal, že by muselo být otáčecí, protože ani u jednoho pacienta nezůstane barva stejná a může se změnit někdy i vícekrát za den.
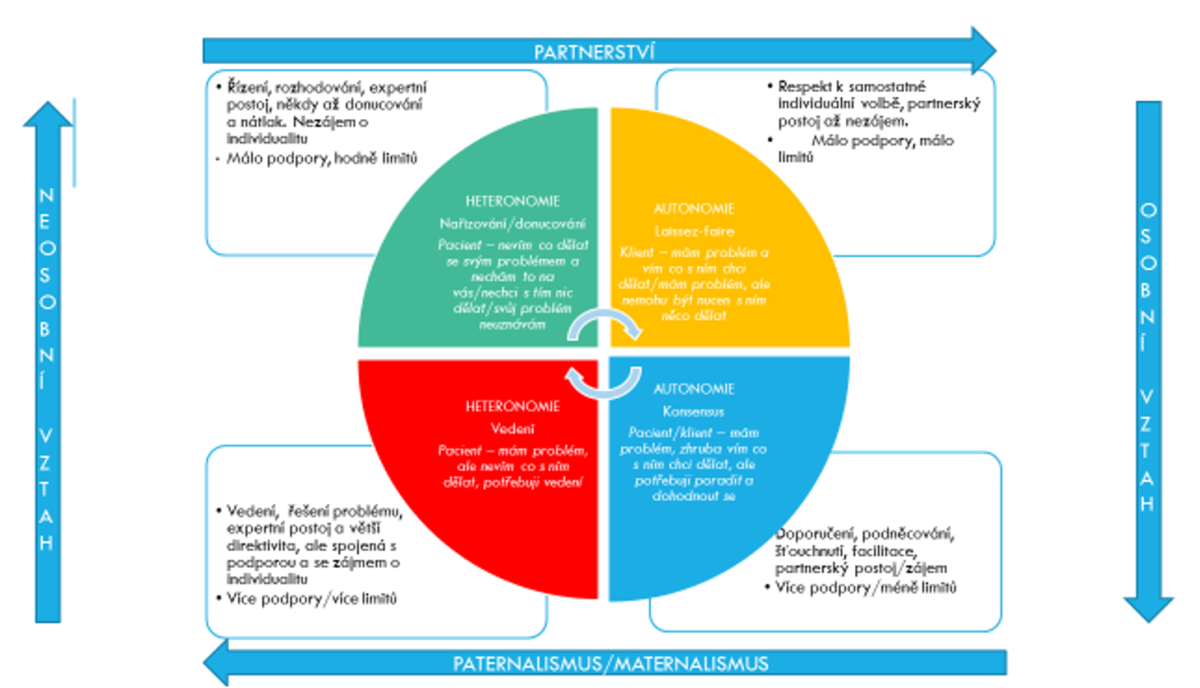
Dílčí inspirace k tomuto modelu čerpám z úvah K. Ludewiga, jehož rozlišení heteronomie a autonomie jsem již uvedl výše a který také mluví o limitech a podpoře. Tento autor zdůrazňuje vyváženost obou přístupů: Příklon k extrémní autonomii vede k přiznání obecného laissez faire (ponechání volného průběhu věcem) malomocným spolutvůrcem, kterému chybějí měřítka a který se ztotožňuje s každým individuem. Příklon k extrémní heteronomii vede k postoji autoritativního strůjce, který obětuje individualitu normě.
Laissez-faire (nechat věcem volný průběh) je termín pocházející z ekonomie, ale často se používá také jako označení volné, liberální výchovy v pedagogické psychologii. Ludewig jej používá v psychoterapeutickém kontextu. Je tu problém s odpovědností. Mohu např. tvrdit, že mám právo žít nezdravě (kouřit, přejídat se apod.), avšak mám nárok na plnou lékařskou péči ve chvíli, kdy kvůli tomu jednou skutečně onemocním? M. Vácha k tomu píše: Dochází ke zvláštnímu paradoxu: na jedné straně se snažíme natáhnout prostor své svobody na maximum a vyhlašujeme pro sebe stále nová a nová práva, na druhé straně si v případě nezdaru zřídkakdy připouštíme vlastní chyby. Ze společnosti odpovědných a plnoprávných lidí jsme se stali společenstvím obětí. Může pak docházet k paradoxu – počáteční respekt ke svobodné volbě se může zvrátit v tvrdě paternalistický postoj (společnosti, medicíny), pokud důsledky takové volby narážejí na její limity.
Konsensus – může docházet k debatě, která je nekonečná nebo příliš detailní. Podobně jako u laissez-faire se z pacienta stává jakýsi pseudo-odborník, který může mít mylné názory např. na základě informací z internetu apod. Etický manuál WMA říká: Mnoho jedinců dnes předpokládá, že jsou sami sobě hlavním poskytovatelem zdravotní péče a že role lékařů je jednat jako jejich konzultanti nebo instruktoři. V takových případech jsou zdravotníci v nezáviděníhodné roli, která je pro mnohé z nich devalvující a která také způsobuje, že se ocitají v pasti - nemohou tolik rozhodovat o léčbě, avšak jejich konečná odpovědnost často z mnoha důvodů zůstává stejná jako dříve.
U dimenze vedení používám metaforu průvodce výpravy – já si zhruba určím, kam chci jít, a také občas určuji některé dílčí kroky, avšak ten, kdo vede, rozhoduje konkrétní trasu, většinu aktivit a má také právo veta (do této oblasti nepůjdeme, není to tam bezpečné). Je to klasicky oceňovaná role lékaře, laskavého, ale s velkou autoritou. To se však dnes mění a v mnoha etických problémech nelze řešení nechat jen na lékaři (větší komplexita a možnosti medicíny, více etických dilemat).
Dimenze řízení při použití stejné metafory již znamená, že si neurčuji ani konkrétní kroky, ani cíl směřování. Je to nejvíce kritizovaná role lékaře, spojovaná s tvrdým paternalismem. Přesto jsou však situace, kdy je zcela na místě, např. když pacient s takovým přístupem souhlasí a spolupracuje, a zejména pak v akutních situacích, kdy jde o záchranu života nebo kdy hrozí vážné poškození zdraví (samozřejmě jsou výjimky, kdy to nejde ani v takové situaci, např. pacient při vědomí léčbu odmítá, nebo pacient je v bezvědomí, ale má zdokumentované předem vyslovené přání DNR apod.). Podobně je to např. v situaci jednostranného rozhodnutí odmítnout léčbu, která je tzv. „marná“ (nebo futilní) nebo nemá žádný užitek (futile or nonbeneficial treatment - etický kód WMA), nebo zdravotník odmítá nároky pacienta, které jsou neadekvátní, jdou proti jeho svědomí atd.
Další pojmy jsou převzaté nebo inspirované prací Siminoffa a Fettinga: zdravotník se podle nich často objevuje v roli facilitátora, toho, kdo doprovází, někdy více jako řešitel problému, výjimečně pak i tvůrce rozhodnutí.
V textu používám také výrazy klient a pacient, zde označují určitý typ mentality toho, kdo přijímá pomoc. Klient – výraz používaný mj. v pomáhajících profesích mimo zdravotnictví, evokuje autonomii, samostatnost, informovanost, důraz na rychlé řešení. Pacient - termín v dnešní době zatížený čím dál většími negativními konotacemi. Z lat. patiens – snášející, trpící, trpělivý, od patí – snášet, trpět. Svým původem je mu blízko slovo „pasivní“. Přesto však výrazy trpět i pacient odkazují také na pozitivnější kvality, jako je trpělivost, schopnost snášet utrpení (podobně angl. patience – trpělivost).
V. PROBLEMATIKA PLACEBA ANEB LÉKAŘ JE CHODÍCÍ PLACEBO
Problematiku ústupu od paternalismu k partnerství lze ilutrovat na příkladě placeba. Placebo v užším významu je preparát, neobsahující žádný lék nebo žádnou léčebnou látku, která by měla vztah k tomu, co pacienta trápí, je podávána se záměrem, aby pacient věřil, že dostává lék. Placebo v širším významu je léčebný faktor, který je nespecifický a souvisí s důvěrou pacienta v léčbu, ve vlastní úzdravu, ve schopnosti daného lékaře apod. Dále budu mluvit o placebu v tomto druhém, širším smyslu. Není pochyb o tom, že tento faktor je v léčbě vždy do určité, avšak významné míry přítomný a pro mnoho pacientů je dokonce natolik důležitý, že čím dál častěji vyhledávají i metody alternativní medicíny, kde placebo pravděpodobně hraje významnou roli právě také díky nespecifickým faktorům, jak množství času poskytnuté pacientovi, úroveň komunikace apod. Etické dilema v této oblasti souvisí s problematikou informovaného souhlasu – do jaké míry je správné dávat pacientovi naději i tam, kde je malá, kdy již jde o naději falešnou, o zatajování skutečných rizik?
Tohoto fenoménu si všímá ve svém článku M. Talbot, který píše: Pokud se např. stane, že se pacient, který má právě jít na chirurgickou operaci, zeptá úzkostlivě chirurga: „Pane doktore, zvládnu to?“, co by měl chirurg odpovědět? Tradiční odpovědí by bylo povzbuzení pacienta: „Jste v dobrých rukou, všechno bude v pořádku.“ Přesto, když jsem tento scénář předložil různým lékařům, zjistil jsem, že někteří z nich považují za povinnost vyjmenovat možné komplikace a riziko úmrtí, i když je toto riziko v souvislosti s daným zákrokem nepatrné. Autor si všímá, že díky této změně mentality lékařů je dnes medicína často ochuzená o fenomén placeba, a protože jde o léčivý faktor, de facto to může některé pacienty i poškozovat. Závěr jeho studie je následující: Co kdyby dnešní lékaři nebyli tak podezřívaví vůči poskytnutí prastaré magie s příslibem naděje a útěchy? Co kdyby se častěji vrátili ke starodávnému stisku ruky poskytujícímu částečnou naději, ke zvykům, které byly zavrženy jako autoritativní a paternalistické? Vtipně také poznamenává, že lékař je chodící placebo. Jak je patrné z tohoto příspěvku, má heretické rysy, mluví o magii a starodávných rituálech v oblasti tvrdé vědy, o příslibu naděje a útěchy spíše než o zdůrazňování rizik, což vypadá jako porušení zásad informovaného souhlasu (který by pak nebyl informovaný, a tudíž by byl neplatný). Zdá se však, že poukazuje na něco velmi důležitého, pro mnoho pacientů je skutečně zásadní, aby vnímali svého lékaře jako někoho, kdo věří své léčbě a sám sobě, od toho pak do velké míry odvozují svoji sebejistotu v dané situaci. Jistě, je to potřeba, která je důležitá v dětství (tam se týká rodičů), avšak v dospělosti zcela nemizí a nemyslím si, že je pouze jakousi infantilní regresí. Nedostatek citu pro tuto dimenzi možná vede až k určité degeneraci vztahů mezi zdravotníky a pacienty, jak na to upozorňuje Honzák, který tvrdí, že se tak děje právě kvůli přehnané a špatně chápané autonomii. To přineslo podle něj v konečném důsledku více nedůvěry na obou stranách. To má své následky - tendenci zdravotníků měnit svoje postupy s ohledem na případné žaloby , větší papírování a na druhé straně tendenci některých pacientů excesivně celý proces léčby kontrolovat, což je někdy dokonce kontraproduktivní.
Rád bych tuto problematiku ukázal na kratší kazuistice. Jde o pacientku, která ke mně dochází na psychoterapii a vyprávěla mi tento příběh: V 16 letech měla vážný úraz nohy, upadla na ulici, zlomila si hlezenní kost a rozdrtila kost patní. Byla převezena sanitkou do nemocnice, kam posléze dorazili také její rodiče a přítel. Mezi jejím příjezdem a operací uběhly zhruba dvě hodiny, které strávila subjektivně ve velkém stresu a ve velkých bolestech. V té době se navíc dověděla, že není jisté, zda dají její nohu do pořádku, a také je určité riziko, že nemusí přežít anestezii, protože má silné alergické potíže. Tyto informace ještě více posílily její úzkost a strach před operací a lékaři na ni museli velmi tlačit, aby na operaci vůbec šla. Operaci zvládla, avšak další utrpení pokračovalo po probuzení v noci v tmavém pokoji, s velkými bolestmi a strachem z výsledku operace, o kterém neměla ještě mnoho hodin žádné informace. S léčbou nohy pak prožila ještě mnohé komplikace. Operace neměla alternativu (ani ve smyslu neléčení) a představa, že by si pacientka s předpokladem možného blízkého úmrtí uspořádala během dvou hodin svoje záležitosti, je zcela absurdní. Domnívám se tedy, že sdělení rizik v tomto případě bylo pro pacientku poškozující, a naopak na místě bylo zcela v Talbotově duchu povzbuzení a uklidnění. Podle mé zkušenosti může být takový průběh léčby pro mnohé pacienty dokonce traumatizující.
VI. ZÁVĚR
Záměrem tohoto článku byl pokus zproblematizovat a prohloubit fenomén, který bývá v současné době nejčastěji pojednáván jako přechod od paternalismu k partnerství. Chtěl jsem zdůraznit komplexnost tohoto fenoménu oproti častému klišovitému zjednodušování tak, aby nedocházelo pouze k přechodu z extrému tvrdého paternalismu do extrému opačného – bezhraniční autonomie. Takový posun by byl jen iluzorní změnou, protože jak je známo v tzv. hlubinné psychologii, protiklady se přitahují, takže krajní podoby často vyvolávají jako odpověď extrémy opačné strany. Chtěl jsem také více diferencovat, v čem může být tento přechod prospěšný a kdy by naopak bylo výhodné zachovat, kultivovat, popřípadě rehabilitovat některé pozitivní kvality paternalistického přístupu. Jsou to schopnosti jako direktivita, dávání limitů, vedení a řízení, podpora a další, které jsou někdy v léčbě velmi potřebné a které bývají dnes často zpochybňovány nejen v medicíně (patrně to souvisí s jistým oslabením mužské role ve společnosti, se kterou jsou tyto kvality více spojovány). Domnívám se, že může být vhodné také rehabilitovat pojem pacient, pro ctnosti, které můžeme s tímto pojmem spojovat, což jsou trpělivost a důvěra. Zároveň by však jistě bylo dobré, aby se pacienti učili některé nové ctnosti od dnešních klientů - to je zejména větší aktivita, angažovanost a ztráta obavy před více partnerským vztahem.
Text byl publikován ve sborníku, Lidská práva a medicína, Ed. Vojtěch Šimíček, rok vydání 2017, Vydala Masarykova universita (Muni Press).
V Psychosomu otištěn se svolením autora, editora i vydavatele sborníku



